Яблочное ожирение что это
Содержание статьи
Абдоминальное ожирение (Висцеральное ожирение, Ожирение по мужскому типу, Ожирение типа «яблоко», Центральное ожирение)
Абдоминальное ожирение — это заболевание, сопровождающееся отложением избыточного жира в области туловища и внутренних органов. Основные признаки — окружность талии больше 100 см, систематическое переедание, тяга к сладкому, усиленная жажда. Нередко определяется артериальная гипертензия, синдром апноэ во сне, апатия, сонливость, быстрая утомляемость, хронические запоры и другие нарушения пищеварения. Диагностикой занимается эндокринолог, применяется клинический опрос, осмотр с измерением окружности талии, расчетом ИМТ. Лечение включает соблюдение диеты, регулярные физические нагрузи, дополнительно назначается медикаментозная терапия.
Общие сведения
Абдоминальное ожирение также называют центральным, висцеральным, ожирением по мужскому типу и ожирением типа «яблоко». В МКБ-10 оно отнесено к категории «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». Проблема лишнего веса известна со времен Гиппократа, однако успехи в лечении этого заболевания весьма скромны, а эпидемиологические показатели постепенно увеличиваются.
Последний факт связан с развитием пищевой промышленности, нездоровыми привычками в питании и малоподвижностью людей. По данным ВОЗ, избыточную массу тела имеет 30% населения планеты. Абдоминальному типу ожирения больше подвержены мужчины, в последние десятилетия увеличивается распространенность данной патологии среди детей и подростков.
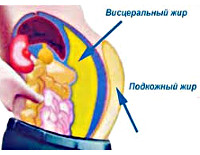
Абдоминальное ожирение
Причины
По этиологическому признаку ожирение бывает алиментарно-конституциональным и симптоматическим. Первый вариант встречается гораздо чаще, обусловлен наследственностью и образом жизни человека. По клиническому опыту врачей, набор лишнего веса на базе эндокринной и иной патологии — менее распространенное явление. Перечень причин абдоминального ожирения включает следующие пункты:
- Конституциональные особенности. Генетическая предрасположенность является одной из причин болезни в 25-70% случаев. Наследуются характеристики обменных процессов, факторы развития метаболического синдрома и диабета.
- Тип питания. Ожирению способствует избыточная калорийность пищи, употребление ее большого количества в вечернее и ночное время, переход от традиционного национального питания к индустриальному. В рационе пациентов преобладают жиры, легкие углеводы, алкоголь.
- Пищевые расстройства. Пищевые пристрастия определяются семейными и национальными стереотипами в отношении еды и состоянием психического здоровья. При эмоциональных расстройствах нарушается обмен эндорфинов и серотонина, употребление сладостей и алкоголя становится «допингом», формируется зависимость.
- Гиподинамия. Увеличение количества жира нередко вызывается малоподвижностью в повседневной жизни — недостаточным расходом энергии, поступающей с пищей. Жиры и углеводы, не растраченные организмом на двигательную активность, перерабатываются и откладываются в «депо».
- Эндокринные нарушения. К ожирению приводят гиперкортицизм, инсулинома, гипогонадизм и гипотиреоз. Заболевание провоцируется изменением секреции гормонов, в итоге повышается аппетит, формируется привычка переедать, замедляется липолиз.
Патогенез
В большинстве случаев абдоминальное ожирение по механизму происхождения является экзогенно-конституциональным. В основе заболевания лежат наследственные факторы, регулярное переедание и недостаточная физическая активность. Избыточное потребление пищи приводит к повышению концентрации глюкозы в крови и развитию гиперинсулинемии — усилению производства инсулина, стимуляции аппетита, активации липосинтеза. Таким образом, формируется порочный круг, способствующий увеличению потребления пищи.
Возникновение чувства голода и насыщения зависит от активности вентролатерального и вентромедиального гипоталамических ядер. Активность центра голода контролируется дофаминергической системой, центр сытости функционирует согласно адренергической регуляции. При развитии абдоминального ожирения определяются первичные либо вторичные (экзогенные) отклонения во всех звеньях нейроэндокринной регуляции — в поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и половых железах.
Классификация
В практике общения врачей и пациентов складывается стихийное разделение абдоминального ожирения на первичное, алиментарное и вторичное, спровоцированное эндокринным или иным заболеванием, приемом лекарств. Первый тип более распространен, обусловлен питанием и характером физической активности больного, требует приложения волевых усилий для выздоровления.
Во втором случае необходимо лечение основной болезни, ответственность за положительный исход перекладывается пациентом на врача, действие препаратов. В клинической эндокринологии существует и более сложная клинико-патогенетическая классификация, согласно которой выделяют 4 формы ожирения:
- Абдоминально-конституциональное. Связано с особенностями диеты, гиподинамией и наследственной обусловленностью накопления жира. ИМТ обычно не превышает 40 баллов.
- Гипоталамическое. Развивается при патологиях гипоталамуса. Основано на усилении ощущения голода, притуплении чувства насыщения.
- Эндокринное. Возникает как результат гормонального сбоя. Характерно для гипотиреоза, гиперкортицизма, гипогонадизма. Коэффициент ИМТ выше 40-50 баллов.
- Ятрогенное. Медикаментозная форма ожирения. Ее развитие провоцируется применением лекарств — кортикостероидов, антидепрессантов, антипсихотиков, противозачаточных препаратов.
Симптомы абдоминального ожирения
Ключевой признак заболевания — избыточное скопление жировых отложений в районе живота, верхней половины туловища. Силуэт пациента становится округлым, отсюда распространенное название такого типа ожирения — яблоко. Обхват талии мужчин превышает 94 см, женщин — 80 см. При этом ИМТ может оставаться в пределах нормы, потому что в других частях тела жировая прослойка нормальная или гипотрофированная, мышечная ткань слаборазвитая.
Рацион состоит из высококалорийных продуктов. Пищевое поведение характеризуется частыми перекусами, обильными ужинами, приемом пищи ночью, злоупотреблением сладостями, копчеными и жареными блюдами, слабоалкогольными напитками. Нередко пациенты не замечают или неправильно оценивают высокую калорийность питания: не учитывают случайные перекусы, добавление жирных соусов, способ приготовления пищи (фритюр, обычная жарка).
Другая характерная особенность больных — переоценка своей повседневной активности. У многих существует низкая толерантность к физическим нагрузкам — недостаточная тренированность организма, неспособность выполнять упражнения на развитие выносливости и мышечной силы. Это способствует формированию энергосберегающего режима активности. Люди с ожирением отказываются от ходьбы в пользу передвижения на транспорте, не участвуют в командных играх либо остаются в них малоподвижными, избегают домашней работы, требующей физических усилий (мытье полов, уборка).
Часто у пациентов наблюдаются нарушения со стороны других систем организма. Ожирению сопутствует артериальная гипертония, ишемическая болезнь сердца, сахарный диабет 2 типа и его осложнения, синдром обструктивного апноэ сна, желчнокаменная болезнь, запоры, синдром поликистозных яичников, мочекаменная болезнь, остеоартроз. Расстройства нервной системы проявляются апатией, сонливостью, быстрой утомляемостью. Пациенты жалуются на депрессию, повышенную тревожность, проблемы в общении, чувство неуверенности и комплекс неполноценности, связанный с лишним весом.
Осложнения
У людей с центральной формой ожирения повышается вероятность сахарного диабета второго типа, который возникает в результате нарушения толерантности к глюкозе, появления стабильной гиперинсулинемии, артериальной гипертонии. Большинство осложнений связаны с метаболическим синдромом, для которого характерны гипергликемия, неправильный углеводный обмен, дислипидемия. На фоне обменных нарушений формируются атеросклеротические бляшки на стенках кровеносных сосудов.
У женщин абдоминальное ожирение провоцирует гормональную дисфункцию, в частности — ведет к усилению активности надпочечников, вырабатывающих андрогены. Это проявляется ростом волос на лице, груди и спине (мужской тип). На поздних стадиях ожирения диагностируется бесплодие, у мужчин — ухудшение потенции, нарушение репродуктивной функции.
Диагностика
Обследование пациентов проводится врачом-эндокринологом. В процессе дифференциальной диагностики и выявления сопутствующих заболеваний принимают участие другие специалисты — кардиолог, невролог, врач функциональной диагностики, лаборанты. Комплекс процедур включает:
- Сбор анамнеза. Специалист выясняет наличие ожирения, диабета II типа, синдрома резистентности к инсулину среди ближайших родственников. Расспрашивает об особенностях питания, двигательной активности пациента. Поскольку больные склонны недооценивать калорийность своего рациона и переоценивать объем нагрузок, назначается ведение дневниковых записей в течение недели с их последующим анализом.
- Осмотр. Специалист визуально и с помощью калипера оценивает наличие избытка жира, характер его распределения (в верхней части туловища, области талии). У больных нередко повышена активность потовых и сальных желез, что проявляется блеском кожи, сальностью, гнойничковыми высыпаниями, фурункулезом, пиодермией.
- Измерение объемов, взвешивание. Производится измерение веса, роста, окружности бедер и талии. При абдоминальном ожирении у девушек и женщин ОТ превышает 80-84 см, соотношение ОТ/ОБ более 0,85; у юношей и мужчин ОТ свыше 94-98 см, показатель ОТ/ОБ больше 1,0. На основании данных о росте и весе пациента рассчитывается индекс массы тела. Для алиментарного ожирения характерен ИМТ более 30, для эндокринного — более 40.
- Лабораторные тесты. Для диагностики осложнений ожирения, выявления причин заболевания назначается исследование липидного профиля. Характерно повышение в плазме уровня триглицеридов (≥ 150 мг/дл) и уровня глюкозы (> 5,6 ммоль/л), снижение концентрации липопротеидов высокой плотности (< 40 мг/дл), повышение холестерина (< 5,2 ммоль/л). Дополнительно проводится изучение гормонального статуса — типичен вторичный гиперальдостеронизм, повышение концентрации эстрадиола, отклонение от нормы показателя ЛГ/ФСГ.
- Инструментальные исследования. Оценка количества и расположения жировой прослойки выполняется методом компьютерной томографии и магнитно-резонансной томографии абдоминальной области, двухэнергетической рентгеновской абсорбциометрии. Рассчитывается площадь и объем жировой ткани. Область висцерального жира чаще всего располагается на уровне 3 и 4 либо 4 и 5 поясничных позвонков.

КТ ОБП. Избыточное количество подкожной жировой клетчатки живота (красная стрелка), висцеральной клетчатки (синяя стрелка), жировой гепатоз (зеленая стрелка).
Лечение абдоминального ожирения
При вторичном или симптоматическом ожирении требуется терапия основного заболевания. Значительная часть пациентов имеет алиментарно-конституциональный тип болезни, при котором наиболее важна коррекция образа жизни — изменение пищевых привычек, введение регулярной физической активности. Схема лечения составляется индивидуально эндокринологом, диетологом, спортивным инструктором. Учитывается степень ожирения, наличие у больного тяжелых соматических патологий (ИБС, остеоартроза, диабета и других). Программа может включать:
- Диету. Основной принцип лечебного питания — сокращение калорийности рациона: для женщин до 1200-1500 кКал, для мужчин до 1400-1800 кКал. Сводится к минимуму употребление жиров и простых углеводов, в меню включаются продукты с содержанием белков и клетчатки. План питания составляется диетологом, для контроля его выполнения рекомендуется ведение дневника питания.
- Увеличение физической нагрузки. Степень нагрузки и режим занятий зависят от общей физической подготовки, состояния здоровья пациента. При тяжелой степени ожирения занятия начинаются с увеличения продолжительности ходьбы, на втором этапе назначаются комплексы гимнастики и плавание, на третьем — посещение фитнес-залов, бег, другие виды спорта средней и высокой интенсивности.
- Медикаментозную коррекцию. Прием лекарств показан при тяжелом ожирении, неэффективности диеты, наличии осложнений, не позволяющих усиливать физическую активность. Лечение направлено на снижение процесса расщепления и всасывания жиров, повышение активности рецепторов серотонина и адреналина (ускорение насыщения, угнетение аппетита, усиление термопродукции). Терапия проводится ингибиторами ГМГ-КоА-редуктазы (статинами), фибратами, ингибиторами АПФ.
- Оперативное лечение. Бариатрическая хирургия может быть использована при тяжелых формах ожирения, отсутствии общих противопоказаний для операции. Положительного результата удается добиться путем формирования малого желудка, обходного шунтирования желудка, резекции части кишечника.
Прогноз и профилактика
Соблюдение двух основных назначений врача — диеты и усиления двигательной активности — позволяет справиться с абдоминальным ожирением в подавляющем большинстве клинических случаев. Профилактика включает посещение диспансерных обследований, умеренное употребление пищи, регулярные занятия спортом. Людям с предрасположенностью к полноте рекомендуется ограничить высокоуглеводную и жирную пищу, увеличить количество овощей, фруктов, постного мяса и молочных продуктов, отказаться от еды за 3 часа до сна, ежедневно выделять время для пеших прогулок, утренней гимнастики, а 2-3 раза в неделю — для занятий спортом.
Источник
Ожирение — симптомы и лечение
Над статьей доктора Белодедова А. С. работали литературный редактор Елена Бережная, научный редактор Сергей Федосов
Дата публикации 24 ноября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола.[1]
Причины ожирения у взрослых
По этиологии различают:
- алиментарно-конституциональное (первичное) составляет 90-95 % всех случаев, является следствием образа жизни — снижения физической активности, потребления жирной высококалорийной пищи, продуктов с высоким содержанием сахара и рафинированных углеводов.
- эндокринное ожирение (вторичное) — его причиной может стать эндокринная патология (снижение функции щитовидной железы, гипогонадизм, синдром «пустого» турецкого седла, опухоли гипофиза, синдром Кушинга и др.), генетические дефекты структур регуляции жирового обмена, психические заболевания. В патогенезе вторичного ожирения образ жизни также играет существенную роль.[2] К этой же группе относится гипоталамическое ожирение, связанное с наличием и лечением опухолей гипоталамуса.
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов — на лишний вес.
Среди других жалоб:[3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
- Наследственные факторы (25-70%);
- Избыточное употребление жирной и высококалорийной пищи, сахара, рафинированных углеводов, алкоголя, преимущественно в вечернее время;
- Нарушение пищевого поведения, которое определяется семейными и национальными стереотипами питания. Психическая активность и пищевые привычки тесно взаимосвязаны, поэтому существует предположение, что одной из причин ожирения является нарушение обмена серотонина и рецепции эндорфинов. Таким образом, пища (особенно углеводистая) — это своего рода «допинг», поэтому можно провести параллель между ожирением (по типу психологической зависимости) и наркоманией или алкоголизмом. Воспринимая прием пищи как средство успокоения в стрессовых ситуациях, многие люди демонстрируют гиперфагическую реакцию на стресс.
- Низкая физическая активность. В результате сидячего образа жизни, отсутствия регулярных физических нагрузок (особенно аэробных — ходьба пешком в умеренном темпе 30-40 минут 3-4 раза в неделю, бег, езда на велосипеде, плаванье и т. п.) у организма снижаются энергозатраты, и в сочетании с высококалорийной диетой всё это способствует набору лишнего веса;
- Инсулинорезистенность играет важнейшую роль в развитии ожирения и метаболического синдрома, являясь причиной ожирения и сахарного диабета 2 типа. Инсулин — гормон, который обеспечивает нормальное протекание метаболизма и поддержку энергетического баланса за счет ингибирования образования глюкозы печенью и усиления поглощения ее мышечной и жировой тканью.
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин «избыточный вес» означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м2). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5-24,9; избыточной — ИМТ 25-29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) — при ИМТ выше 40 .
Индекс массы тела (ИМТ):
Однако у этой классификации есть существенный недостаток — высокий % жира в организме бывает даже при нормальной массе тела («ожирение при нормальной массе тела»), и наоборот — спортсмен с хорошо развитой мышечной массой может иметь ИМТ, соответствующий 1 степени ожирения, хотя само собой, никакого ожирения у него нет. Поэтому для определения % жира в организме, а также воды и мышечной массы сегодня в медицине широко применяется метод биоимпедансного анализа состава тела. В норме нормальный процент жировой массы у мужчин — 10-20%, у женщин — 18-28%.[5]
Различают 2 основных типа жироотложения — андроидное (по типу «яблока», как правило, наблюдается у мужчин — отложение жира преимущественно в области верхней части живота) и гиноидное (по типу «груши», наблюдается у женщин — отложение жира в области бедер и нижней части живота). Отложение жира по типу «яблока» менее благоприятно, так как при этом типе ожирения чаще наблюдается висцеральное ожирение (жировые отложения вокруг внутренних органов), что способствует повышению риска возникновения сопутствующих заболеваний. Признаком висцерального ожирения считается объем талии больше 80 см у женщин и более 94 см у мужчин. Также соотношение объема талии к объему бедер в норме должно быть не более 1,0 у мужчин и 0,85 у женщин.
С недавних пор используется термин «саркопеническое ожирение» — его сопровождает потеря мышечной массы и мышечной силы; зачастую его можно встретить у людей пожилого возраста. Потеря мышечной массы в сочетании с ожирением чревата развитием сахарного диабета 2 типа, сердечно-сосудистых заболеваний, снижением качества жизни пациента и инвалидизацией.[6]
Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера-
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы).[7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом.[9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени.[10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии.[11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
По показаниям, возможно направление к смежным специалистам — эндокринологу, кардиологу, сомнологу, гастроэнтерологу, гинекологу (при наличии нарушений менструального цикла). При наличии симптомов нарушения пищевого поведения целесообразно направить пациента к психологу, психотерапевту.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
- Сибутрамин — препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия).
- Лираглутид — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен.
- Орлистат — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов;
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:
- снизить содержание жира, сахара и соли в пищевых продуктах;
- обеспечить потребителей здоровыми и питательными продуктами по доступной для всех цене;
- ограничить рекламу пищи с высоким содержанием сахаров, жиров и соли, особенно продуктов питания, ориентированных на детей и подростков;
- способствовать регулярной физической активности сотрудников на рабочем месте [12].
Источник