Как лечить абдоминальное ожирение у мужчин
Содержание статьи
Абдоминальное ожирение (Висцеральное ожирение, Ожирение по мужскому типу, Ожирение типа «яблоко», Центральное ожирение)
Абдоминальное ожирение – это заболевание, сопровождающееся отложением избыточного жира в области туловища и внутренних органов. Основные признаки – окружность талии больше 100 см, систематическое переедание, тяга к сладкому, усиленная жажда. Нередко определяется артериальная гипертензия, синдром апноэ во сне, апатия, сонливость, быстрая утомляемость, хронические запоры и другие нарушения пищеварения. Диагностикой занимается эндокринолог, применяется клинический опрос, осмотр с измерением окружности талии, расчетом ИМТ. Лечение включает соблюдение диеты, регулярные физические нагрузи, дополнительно назначается медикаментозная терапия.
Общие сведения
Абдоминальное ожирение также называют центральным, висцеральным, ожирением по мужскому типу и ожирением типа «яблоко». В МКБ-10 оно отнесено к категории «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». Проблема лишнего веса известна со времен Гиппократа, однако успехи в лечении этого заболевания весьма скромны, а эпидемиологические показатели постепенно увеличиваются.
Последний факт связан с развитием пищевой промышленности, нездоровыми привычками в питании и малоподвижностью людей. По данным ВОЗ, избыточную массу тела имеет 30% населения планеты. Абдоминальному типу ожирения больше подвержены мужчины, в последние десятилетия увеличивается распространенность данной патологии среди детей и подростков.
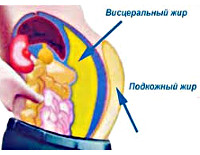
Абдоминальное ожирение
Причины
По этиологическому признаку ожирение бывает алиментарно-конституциональным и симптоматическим. Первый вариант встречается гораздо чаще, обусловлен наследственностью и образом жизни человека. По клиническому опыту врачей, набор лишнего веса на базе эндокринной и иной патологии – менее распространенное явление. Перечень причин абдоминального ожирения включает следующие пункты:
- Конституциональные особенности. Генетическая предрасположенность является одной из причин болезни в 25-70% случаев. Наследуются характеристики обменных процессов, факторы развития метаболического синдрома и диабета.
- Тип питания. Ожирению способствует избыточная калорийность пищи, употребление ее большого количества в вечернее и ночное время, переход от традиционного национального питания к индустриальному. В рационе пациентов преобладают жиры, легкие углеводы, алкоголь.
- Пищевые расстройства. Пищевые пристрастия определяются семейными и национальными стереотипами в отношении еды и состоянием психического здоровья. При эмоциональных расстройствах нарушается обмен эндорфинов и серотонина, употребление сладостей и алкоголя становится «допингом», формируется зависимость.
- Гиподинамия. Увеличение количества жира нередко вызывается малоподвижностью в повседневной жизни – недостаточным расходом энергии, поступающей с пищей. Жиры и углеводы, не растраченные организмом на двигательную активность, перерабатываются и откладываются в «депо».
- Эндокринные нарушения. К ожирению приводят гиперкортицизм, инсулинома, гипогонадизм и гипотиреоз. Заболевание провоцируется изменением секреции гормонов, в итоге повышается аппетит, формируется привычка переедать, замедляется липолиз.
Патогенез
В большинстве случаев абдоминальное ожирение по механизму происхождения является экзогенно-конституциональным. В основе заболевания лежат наследственные факторы, регулярное переедание и недостаточная физическая активность. Избыточное потребление пищи приводит к повышению концентрации глюкозы в крови и развитию гиперинсулинемии – усилению производства инсулина, стимуляции аппетита, активации липосинтеза. Таким образом, формируется порочный круг, способствующий увеличению потребления пищи.
Возникновение чувства голода и насыщения зависит от активности вентролатерального и вентромедиального гипоталамических ядер. Активность центра голода контролируется дофаминергической системой, центр сытости функционирует согласно адренергической регуляции. При развитии абдоминального ожирения определяются первичные либо вторичные (экзогенные) отклонения во всех звеньях нейроэндокринной регуляции – в поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и половых железах.
Классификация
В практике общения врачей и пациентов складывается стихийное разделение абдоминального ожирения на первичное, алиментарное и вторичное, спровоцированное эндокринным или иным заболеванием, приемом лекарств. Первый тип более распространен, обусловлен питанием и характером физической активности больного, требует приложения волевых усилий для выздоровления.
Во втором случае необходимо лечение основной болезни, ответственность за положительный исход перекладывается пациентом на врача, действие препаратов. В клинической эндокринологии существует и более сложная клинико-патогенетическая классификация, согласно которой выделяют 4 формы ожирения:
- Абдоминально-конституциональное. Связано с особенностями диеты, гиподинамией и наследственной обусловленностью накопления жира. ИМТ обычно не превышает 40 баллов.
- Гипоталамическое. Развивается при патологиях гипоталамуса. Основано на усилении ощущения голода, притуплении чувства насыщения.
- Эндокринное. Возникает как результат гормонального сбоя. Характерно для гипотиреоза, гиперкортицизма, гипогонадизма. Коэффициент ИМТ выше 40-50 баллов.
- Ятрогенное. Медикаментозная форма ожирения. Ее развитие провоцируется применением лекарств – кортикостероидов, антидепрессантов, антипсихотиков, противозачаточных препаратов.
Симптомы абдоминального ожирения
Ключевой признак заболевания – избыточное скопление жировых отложений в районе живота, верхней половины туловища. Силуэт пациента становится округлым, отсюда распространенное название такого типа ожирения – яблоко. Обхват талии мужчин превышает 94 см, женщин – 80 см. При этом ИМТ может оставаться в пределах нормы, потому что в других частях тела жировая прослойка нормальная или гипотрофированная, мышечная ткань слаборазвитая.
Рацион состоит из высококалорийных продуктов. Пищевое поведение характеризуется частыми перекусами, обильными ужинами, приемом пищи ночью, злоупотреблением сладостями, копчеными и жареными блюдами, слабоалкогольными напитками. Нередко пациенты не замечают или неправильно оценивают высокую калорийность питания: не учитывают случайные перекусы, добавление жирных соусов, способ приготовления пищи (фритюр, обычная жарка).
Другая характерная особенность больных – переоценка своей повседневной активности. У многих существует низкая толерантность к физическим нагрузкам – недостаточная тренированность организма, неспособность выполнять упражнения на развитие выносливости и мышечной силы. Это способствует формированию энергосберегающего режима активности. Люди с ожирением отказываются от ходьбы в пользу передвижения на транспорте, не участвуют в командных играх либо остаются в них малоподвижными, избегают домашней работы, требующей физических усилий (мытье полов, уборка).
Часто у пациентов наблюдаются нарушения со стороны других систем организма. Ожирению сопутствует артериальная гипертония, ишемическая болезнь сердца, сахарный диабет 2 типа и его осложнения, синдром обструктивного апноэ сна, желчнокаменная болезнь, запоры, синдром поликистозных яичников, мочекаменная болезнь, остеоартроз. Расстройства нервной системы проявляются апатией, сонливостью, быстрой утомляемостью. Пациенты жалуются на депрессию, повышенную тревожность, проблемы в общении, чувство неуверенности и комплекс неполноценности, связанный с лишним весом.
Осложнения
У людей с центральной формой ожирения повышается вероятность сахарного диабета второго типа, который возникает в результате нарушения толерантности к глюкозе, появления стабильной гиперинсулинемии, артериальной гипертонии. Большинство осложнений связаны с метаболическим синдромом, для которого характерны гипергликемия, неправильный углеводный обмен, дислипидемия. На фоне обменных нарушений формируются атеросклеротические бляшки на стенках кровеносных сосудов.
У женщин абдоминальное ожирение провоцирует гормональную дисфункцию, в частности – ведет к усилению активности надпочечников, вырабатывающих андрогены. Это проявляется ростом волос на лице, груди и спине (мужской тип). На поздних стадиях ожирения диагностируется бесплодие, у мужчин – ухудшение потенции, нарушение репродуктивной функции.
Диагностика
Обследование пациентов проводится врачом-эндокринологом. В процессе дифференциальной диагностики и выявления сопутствующих заболеваний принимают участие другие специалисты – кардиолог, невролог, врач функциональной диагностики, лаборанты. Комплекс процедур включает:
- Сбор анамнеза. Специалист выясняет наличие ожирения, диабета II типа, синдрома резистентности к инсулину среди ближайших родственников. Расспрашивает об особенностях питания, двигательной активности пациента. Поскольку больные склонны недооценивать калорийность своего рациона и переоценивать объем нагрузок, назначается ведение дневниковых записей в течение недели с их последующим анализом.
- Осмотр. Специалист визуально и с помощью калипера оценивает наличие избытка жира, характер его распределения (в верхней части туловища, области талии). У больных нередко повышена активность потовых и сальных желез, что проявляется блеском кожи, сальностью, гнойничковыми высыпаниями, фурункулезом, пиодермией.
- Измерение объемов, взвешивание. Производится измерение веса, роста, окружности бедер и талии. При абдоминальном ожирении у девушек и женщин ОТ превышает 80-84 см, соотношение ОТ/ОБ более 0,85; у юношей и мужчин ОТ свыше 94-98 см, показатель ОТ/ОБ больше 1,0. На основании данных о росте и весе пациента рассчитывается индекс массы тела. Для алиментарного ожирения характерен ИМТ более 30, для эндокринного – более 40.
- Лабораторные тесты. Для диагностики осложнений ожирения, выявления причин заболевания назначается исследование липидного профиля. Характерно повышение в плазме уровня триглицеридов (≥ 150 мг/дл) и уровня глюкозы (> 5,6 ммоль/л), снижение концентрации липопротеидов высокой плотности (< 40 мг/дл), повышение холестерина (< 5,2 ммоль/л). Дополнительно проводится изучение гормонального статуса – типичен вторичный гиперальдостеронизм, повышение концентрации эстрадиола, отклонение от нормы показателя ЛГ/ФСГ.
- Инструментальные исследования. Оценка количества и расположения жировой прослойки выполняется методом компьютерной томографии и магнитно-резонансной томографии абдоминальной области, двухэнергетической рентгеновской абсорбциометрии. Рассчитывается площадь и объем жировой ткани. Область висцерального жира чаще всего располагается на уровне 3 и 4 либо 4 и 5 поясничных позвонков.

КТ ОБП. Избыточное количество подкожной жировой клетчатки живота (красная стрелка), висцеральной клетчатки (синяя стрелка), жировой гепатоз (зеленая стрелка).
Лечение абдоминального ожирения
При вторичном или симптоматическом ожирении требуется терапия основного заболевания. Значительная часть пациентов имеет алиментарно-конституциональный тип болезни, при котором наиболее важна коррекция образа жизни – изменение пищевых привычек, введение регулярной физической активности. Схема лечения составляется индивидуально эндокринологом, диетологом, спортивным инструктором. Учитывается степень ожирения, наличие у больного тяжелых соматических патологий (ИБС, остеоартроза, диабета и других). Программа может включать:
- Диету. Основной принцип лечебного питания – сокращение калорийности рациона: для женщин до 1200-1500 кКал, для мужчин до 1400-1800 кКал. Сводится к минимуму употребление жиров и простых углеводов, в меню включаются продукты с содержанием белков и клетчатки. План питания составляется диетологом, для контроля его выполнения рекомендуется ведение дневника питания.
- Увеличение физической нагрузки. Степень нагрузки и режим занятий зависят от общей физической подготовки, состояния здоровья пациента. При тяжелой степени ожирения занятия начинаются с увеличения продолжительности ходьбы, на втором этапе назначаются комплексы гимнастики и плавание, на третьем – посещение фитнес-залов, бег, другие виды спорта средней и высокой интенсивности.
- Медикаментозную коррекцию. Прием лекарств показан при тяжелом ожирении, неэффективности диеты, наличии осложнений, не позволяющих усиливать физическую активность. Лечение направлено на снижение процесса расщепления и всасывания жиров, повышение активности рецепторов серотонина и адреналина (ускорение насыщения, угнетение аппетита, усиление термопродукции). Терапия проводится ингибиторами ГМГ-КоА-редуктазы (статинами), фибратами, ингибиторами АПФ.
- Оперативное лечение. Бариатрическая хирургия может быть использована при тяжелых формах ожирения, отсутствии общих противопоказаний для операции. Положительного результата удается добиться путем формирования малого желудка, обходного шунтирования желудка, резекции части кишечника.
Прогноз и профилактика
Соблюдение двух основных назначений врача – диеты и усиления двигательной активности – позволяет справиться с абдоминальным ожирением в подавляющем большинстве клинических случаев. Профилактика включает посещение диспансерных обследований, умеренное употребление пищи, регулярные занятия спортом. Людям с предрасположенностью к полноте рекомендуется ограничить высокоуглеводную и жирную пищу, увеличить количество овощей, фруктов, постного мяса и молочных продуктов, отказаться от еды за 3 часа до сна, ежедневно выделять время для пеших прогулок, утренней гимнастики, а 2-3 раза в неделю – для занятий спортом.
Источник
Абдоминальное ожирение и метаболический синдром
В последние годы болезни, связанные с ожирением, быстро распространяются из-за богатого образа жизни, плохих привычек питания и технологических достижений, которые отключают людей от физической активности. Эмпирически доказано, что случаи тревожных последствий всего этого для здоровья включают ожирение, диабет 2 типа и болезни сердца. Число случаев таких патологий растет во всем мире с угрожающей скоростью.
Наряду с появлением «заболеваний образа жизни» растет распространенность метаболического синдрома – ряда метаболических нарушений, связанных с резистентностью к инсулину, воспалением и нарушениями липидного обмена крови.
Диагностический маркер этого синдрома – абдоминальное или висцеральное ожирение, характеризующееся избытком висцеральной жировой или интраабдоминальной ткани. Следует отметить, что метаболический синдром не обязательно характеризуется классическими факторами риска ожирения и диабета, такими как холестерин ЛПНП, скорее здесь более частые факторы – гипертриглицеридемия, холестерин ЛПВП и повышенное кровяное давление.
 Повышенное кровяное давление
Повышенное кровяное давление
Люди с висцеральным ожирением испытывают физиологические дисбалансы, в частности, изменение адипокинов, функции эндотелия, резистентности к инсулину и проатерогенное состояние. Наряду с этим, среди людей с абдоминальным ожирением относительно высок риск сердечно-сосудистых и кардиометаболических заболеваний, особенно когда они параллельно страдают от гипертонии или дислипидемии.
Причины и симптомы абдоминального ожирения и метаболического синдрома
Метаболический синдром характеризуется атерогенными и диабетогенными нарушениями, связанными с резистентностью к инсулину, что приводит, прежде всего, к абдоминальному ожирению. Еще в 1988 году ученые предположили, что резистентность к инсулину играет ключевую роль в развитии и катализе нарушений обмена веществ. В подтверждение этого, множество современных исследований о влиянии резистентности к инсулину показали, что расстройство может быть причиной кластерных атерогенных нарушений, состояния воспаления, повышенного кровяного давления и протромботического профиля. Общий физиологический эффект инсулинорезистентности диагностируется как абдоминальное ожирение.
Было установлено, что причина инсулинорезистентности и, в конечном итоге, абдоминального ожирения, связана с гиперкортизолемией и значительным дефицитом половых стероидных гормонов. Эти гормональные аберрации особенно влияют на развитие дисфункциональной жировой ткани, прокладывая путь для накопления висцерального жира и увеличенного депо висцерального жира.
Хотя точное происхождение нейроэндокринных нарушений неизвестно, исследования показывают, что способствовать его развитию могут психосоциальные факторы, такие как чувствительность к стрессу.
Люди с абдоминальным ожирением, вызванным метаболическим синдромом, в первую очередь характеризуются повышенным риском ишемической болезни сердца (ИБС). Также являются признаками синдрома накопление жира в животе, а также избыток висцеральной жировой ткани.
 Ишемическая болезнь сердца
Ишемическая болезнь сердца
Пациенты с абдоминальным ожирением из-за метаболического синдрома также могут иметь следующие симптомы:
- гипертриглицеридемия;
- низкий уровень холестерина ЛПВП;
- резистентность к инсулину;
- повышенный аполипопротеин B;
- протромботический профиль;
- повышенные маркеры воспаления;
- гиперинсулинемия;
- низкий ЛПНП.
Кроме того, пациенты с диабетом 2 типа имеют более высокий риск развития ишемической болезни сердца по сравнению с недиабетической популяцией. Пациенты с диабетом 2 типа, страдающие абдоминальным ожирением, чаще всего страдают именно от метаболического синдрома.
Диагностика абдоминального ожирения и метаболического синдрома
Ученые обнаружили, что индексы массы тела, указывающий на клиническое ожирение (ИМТ> 30 кг / м2), не является определяющим фактором при метаболическом синдроме абдоминального ожирения; скорее это в первую очередь указывает на наличие избыточной жировой ткани.
Таким образом, при диагностике пациентов с метаболическим синдромом эндокринологи изучают метаболические осложнения пациентов, особенно с точки зрения жировых отложений. Для измерения общего жира в организме и накопления жира в брюшной полости используются высокоточные технологии – двухэнергетическая рентгеновская абсорбциометрия (DEXA), магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
 Рентгеновская абсорбциометрия
Рентгеновская абсорбциометрия
Надлежащую диагностику синдрома можно также сделать, обратившись к инструментам скрининга, разработанным национальными и международными организациями здравоохранения, такими как Национальная образовательная программа по холестерину, Всемирная организация здравоохранения, Международная федерация диабета, Европейская группа по изучению инсулина, Американская ассоциация клинических эндокринологов. Многие современные российские клиники эндокринологии учитывают рекомендации зарубежных коллег в своей практике.
Лечение абдоминального ожирения и метаболического синдрома
В отличие от других заболеваний, абдоминальное ожирение и метаболический синдром не могут быть вылечены простым облегчением имеющихся симптомов. Исследования показали, что, хотя лечение статинами помогает больным диабетом, риск развития ишемической болезни сердца среди пациентов с низким уровнем холестерина ЛПВП остался прежним. Кроме того, статиновая терапия для пациентов с сахарным диабетом 2 типа не позволяет полностью лечить метаболические синдромы.
Эмпирические данные свидетельствуют о том, что абдоминальное ожирение и метаболический синдром можно оптимально регулировать, ориентируясь на специфические особенности расстройства; однако в настоящее время конкретный целевой аспект пока не предложен. Поэтому врачи будут только предлагать усилия, чтобы вызвать значительную потерю веса и изменения образа жизни у пациентов с абдоминальным ожирением. В случае неудачи, должна быть рассмотрена фармакотерапия и хирургическое лечение.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник