Лишний вес из за проблем с печенью
Содержание статьи
«Не выходит похудеть!» Как ваша печень может помешать вам сбросить вес

О том, что такое «жировая болезнь» и когда невозможность похудеть становится диагнозом, рассказывает Алексей Буеверов, профессор кафедры медико-социальной экспертизы, неотложной и поликлинической терапии Института профессионального образования Первого Московского государственного медицинского университета им. И.М. Сеченова:
— Если печень не болит — еще не значит, что она здорова. Это один из самых терпеливых органов в нашем организме. Даже на запущенных стадиях болезни (когда спасти жизнь может только трансплантация) больной может чувствовать себя вполне сносно.
Принято считать, что болезни печени вызывает исключительно алкоголь. На самом деле их провоцируют множество факторов — вирусы, злоупотребление лекарствами, а также лишний вес. Валики на бедрах и подушки на ягодицах — это не самое неприятное последствие набранных килограммов. При ожирении избыточный жир в клетках подвергается так называемому бета-окислению, что приводит к образованию большого количества радикалов, которые повреждают клетки и вызывают воспаление печени. Неудивительно, что у 60% — 95% людей с лишним весом при обследовании диагностируется неалкогольная жировая болезнь печени. Всероссийское эпидемиологическое исследование показало, что такой диагноз — у каждого четвёртого жителя нашей страны. А за последние пять лет число пациентов с таким диагнозом выросло с 27 до 37%.
Причем чаще всего недуг диагностируется у молодых людей (от 18 до 39 лет). Почему? К жировой болезни печени приводят не только лишние килограммы, но и стремительная потеря веса (более 1,5 кг в неделю), излишне строгие диеты или нездоровый, скудной по составу рацион. При недостаточном употреблении белков и дефиците калорий нарушается обмен веществ. Это приводит к накоплению жира в клетках печени.
Жировая болезнь печени, особенно на ранних стадиях, считается неопасным и обратимым заболеванием. Однако если не предпринимать никаких усилий (или ничего не знать о своей болезни) можно заработать куда более грозный диагноз. По статистике у 21 — 26% пациентов с диагнозом неалкогольной жировой болезни печени в течение 8 лет развивается цирроз печени.
Так что главное — поймать болезнь, пока она «молчит».
Сегодня это стало сделать проще. В прошлом году в России была разработана программа «Проверь свою печень». На сайте программы проверь печень.рф представлен список бесплатных диагностических кабинетов, расположенных в 80 городах России.
Даже если результаты обследования будут неутешительными — не отчаивайтесь. Благодаря высокой способности печени к восстановлению, для уменьшения содержания жира в печени на ранней стадии заболевания достаточно соблюдать диету и придерживаться здорового образа жизни.

Как сохранить печень здоровой:
1. Питайтесь правильно: печень любит продукты, содержащие клетчатку (овощи и фрукты, цельнозерновой хлеб, крупы). Потребление жиров (жирного мяса, молочных продуктов, майонеза) и быстрых углеводов (сахар и сладости) нужно максимально сократить. Алкоголь допустим лишь изредка и в небольших количествах. Для мужчин — не более 200 мл вина в сутки. Для женщин норма в два раза ниже — 100 мл вина.
2. Поддерживайте нормальный вес: нормальный индекс массы тела (масса (кг)/ рост2(м2)) — 18,5 — 24,9.
3. Худейте правильно: голодание и экстремальные диеты — удар по печени. Максимально допустимый темп похудения — 1−1,5 кг в неделю.
4. Двигайтесь — физическая активность должна войти в привычку. Рекомендованная норма для взрослых людей — 10 тысяч шагов в день. Что касается более интенсивных нагрузок, помните: бег показан только для людей с нормальным индексом массы тела.
Смотрите также:
- Профилактика ожирения печени, или Чем опасно обжорство в праздники? →
- У каждого 4-го россиянина ожирение печени →
- 5 причин, не дающих похудеть →
Оставитькомментарий (0)
Самое интересное в соцсетях
Источник
Заболевания печени
и лишний вес
Проблемы с печенью могут быть связаны с лишним весом. Неалкогольная жировая болезнь
(НАЖБП) или жировой гепатоз (стеатоз) — одно из самых распространенных заболеваний печени1,
которое развивается из-за избыточного накопления жира в печеночных клетках. НАЖБП
относится к болезням, ассоциированным с ожирением и наблюдается у 4 из 5 пациентов
с ожирением1.
Как связаны печень и лишний вес
У многих пациентов с жировым гепатозом вес тела может превышать нормальный. При этом индекс массы тела (ИМТ) может быть выше 25 кг/м2 1.
Печень играет важную роль в регуляции жирового и углеводного обмена. При повышении массы тела нарушается баланс поступления, выработки и «сжигания» питательных веществ. В печени, например, может нарушаться баланс между количеством поступающих жирных кислот, их выработкой и «сжиганием». Это приводит к появлению жировых капель в клетках печени. Накопление жира в гепатоцитах и называется «первым ударом» НАЖБП.
«Ожиревшие» клетки печени становятся уязвимы для свободных радикалов, что может привести ко «второму удару» — атаке свободными радикалами клеток печени и их содержимого с развитием воспаления, стеатогепатита1.
Результатом повреждения и воспаления, в свою очередь, может стать гибель клеток, с возможным развитием фиброза в дальнейшем (состояние, при котором активно функционирующая печеночная ткань замещается соединительной тканью2.)
В случае дальнейшего прогрессирования заболевания соединительная ткань прорастает практически весь орган, что делает его недостаточно работоспособным. Это состояние и называется циррозом.
Среди факторов риска развития «ожирения» печени, стеатоза, выделяют:
ожирение
сахарный диабет 2 типа
прием некоторых лекарственных препаратов нарушение питания (голодание, резкое сокращение или увеличение калорийности пищи),
нарушение процессов пищеварения и всасывания
некоторые болезни обмена веществ и т.д.2
Симптомы стеатоза неспецифичны (чаще всего возникает слабость, утомляемость, может быть дискомфрот или тяжесть в правом подреберье, изменение аппетита2). У части больных заболевание может протекать практически бессимптомно.
Диагностика стеатоза основывается на данных клинической картины, результатах лабораторных и инструментальных исследований.
УЗИ печени — доступный и неинвазивный (без непосредственного вмешательства в тело) метод исследования, с помощью которого можно оценить размеры органа, его структуру и наличие стеатоза. Признаками стеатоза является повышенная эхогенность печени в сравнении с почками, дистальное затухание ультразвукового сигнала.2
В биохимическом анализе крови может отмечаться повышение активности печеночных ферментов (АЛТ и АСТ, не превышающее верхнюю границу нормальных значений более чем в 4–5 раз. При этом чаще у пациентов с неалкогольной жировой дистрофией печени активность АЛТ преобладает над АСТ.5
Также при неалкогольной жировой болезни печени может отмечаться повышение активности щелочной фосфатазы (ЩФ) и гаммаглутамилтранспептидазы (ГГТП).2
Лечение жирового гепатоза, ассоциированного с ожирением, обязательно включает рекомендации по изменению образа жизни3. Особое внимание уделяется диете с постепенным переходом на правильное питание и формированием сбалансированного рациона. В дополнение назначаются дозированные физические нагрузки, начиная с ходьбы, плавания и лечебной физкультуры.
Последствия резкого похудения
Учитывая причины и механизмы развития НАЖБП, можно подумать, что достаточно в кратчайшие сроки снизить вес и состояние печени улучшится. Однако это не совсем так.
Запущенный процесс слишком резкого похудение (более 1 кг в неделю), также как и голодание, могут ухудшить ситуацию и даже привести к стеатогепатиту4.
Одна из предполагаемых причин в том, что при резких ограничениях в диете происходит мобилизация собственного жира из других тканей, большой поток высвободившихся жирных кислот попадает в печень для переработки, и печень не успевает переработать их, поэтому в клетках появляются жировые капли. Состояние может усугубиться в случае присоединения воспаления и развития стеатогепатита.
Поэтому рекомендуется снижать массу тела постепенно (не более 0,5-1 кг в неделю), не торопясь, чтобы не навредить печени и всему организму5.
Польза от похудения
В то же время постепенное и плавное похудение – это достаточно эффективный метод профилактики и лечения НАЖБП. Такой подход способствует положительной динамике лабораторных показателей, и даже улучшает гистологическую картину печени4.
Изменение образа жизни и лечение жирового гепатоза
Общие диетические рекомендации:
- Расчет необходимой калорийности суточного рациона.
- Переход на дробное пятиразовое питание.
- Снижение в рационе количества животных жиров в пользу полиненасыщенных жирных кислот, которые содержатся в морской рыбе, растительных продуктах (оливки, авокадо).
- Исключение жареной, копченой пищи.
- Ограничение углеводов, особенно простых (сладостей, макаронных изделий, сдобы).
- Уменьшение доли жира в общем суточном калораже.
Также рекомендуется оптимальный для данного пациента уровень динамических физических нагрузок: ходьба в среднем темпе, плавание, езда на велосипеде5.
Возможно подключение медикаментозного лечения НАЖБП . С этой целью могут применяться, например, лекарственные препараты на основе эссеницальных фосфолипидов, которые встраиваясь в мембрану клеток печени, помогают их восстанавливать, укреплять за счет энергетически «заряженных» полиненасыщенных связей, защищать их от свободных радикалов. Кроме того, такие средства препятствуют воспалению и способствуют снижению уровня жировой нагрузки в печени5,6.
Так или иначе, вопреки существующей волне «бодипозитивности», которая изначально была призвана оградить то обидного и негативного отношения к людям с избыточным весом, мы должны признать, что ожирение – не просто вопрос эстетики и красоты, а медицинское состояние, свидетельствующее о метаболическом неблагополучии. В конечном счете, такие изменения несут негативные последствия для всего организма. Мы призываем не игнорировать эту проблему и заниматься здоровьем, не откладывая «на потом». Разобраться во всех медицинских вопросах вам всегда поможет врач.
Дата публикации материала: 17 ноября 2020 года
MAT-RU-2003445-1.00-11/2020
Другие статьи
Биохимический анализ крови – один из эффективных способов оценки состояния здоровья пациента. Узнайте, какие показатели могут помочь в диагностике болезни печени
Печень, как настоящий атлет, который постоянно в действии, должна быть в отличной форме. Но что будет, если атлет начнет набирать лишний вес и накапливать жир? Узнайте в нашей статье
Терапия жирового гепатоза — комплексный процесс, который включает в себя, прежде всего, изменение образа жизни. Почему так важна ранняя диагностика заболевания, а также как его лечить – читайте в нашем материале.
Фиброз печени характеризуется накоплением волокон соединительной ткани. Прогрессирование этого состояния может приводить к циррозу и нарушению функции печени.
Читать все статьи
Жировой гепатоз важно диагностировать как можно раньше, чтобы он не повлиял на работу других органов. Наш тест позволит Вам больше узнать о факторах риска этого заболевания.
Ваш пол
Я мужчина
Я женщина
Источник
Индекс массы тела и печень. Почему лишний вес приводит к болезням печени
Как лишний вес влияет на состояние печени Более 60% населения России имеет лишний вес, около 6% — ожирение. Все эти люди находятся в группе риска развития жирового гепатоза.
Более 60% населения России имеет лишний вес, около 6% — ожирение. Все эти люди находятся в группе риска развития жирового гепатоза.
Представления об идеальном телосложении меняются со временем: от пышнотелых красавиц Рубенса до подчеркнутой хрупкости Твигги. Но если красота — понятие относительное, то медицинская норма массы тела может быть выражена в конкретных числах.
Современная медицина считает нормальной массой тела такое соотношение роста и веса, при котором индекс массы тела (ИМТ) находится в пределах 18,5–24,91. Для расчета ИМТ нужно разделить вес в килограммах на квадрат роста в сантиметрах. Отклонение массы тела как в большую, так и в меньшую сторону негативно отражается на состоянии всех органов, но прежде всего — печени.
Причины чувствительности печени к массе тела
Функции печени не ограничиваются выработкой желчи, необходимой для нормального переваривания жиров (к слову, в сутки синтезируется до 1000 мл желчи2). Печень — это орган, от которого полностью зависит гомеостаз — постоянство внутренней среды организма. Именно печень поддерживает стабильный уровень глюкозы сыворотки крови, уровень различных фракций жиров и холестерина, витаминов, гормонов и других биологически активных веществ.
Избыток глюкозы, образовавшейся после расщепления углеводов в кишечнике, печень «откладывает про запас» сначала в виде гликогена — так называемого животного крахмала, а потом в виде жирных кислот.
Аминокислоты печень направляет туда, где они необходимы: для поддержания мышечной массы, создания каркасных белков кожи, костей и всех без исключения органов, для работы транспортных белков, переносящих различные вещества по организму, для поддержания работы ферментных систем (все ферменты имеют белковую основу). Излишек аминокислот печень преобразует в углеводы, потому что в человеческом организме нет депо белка.
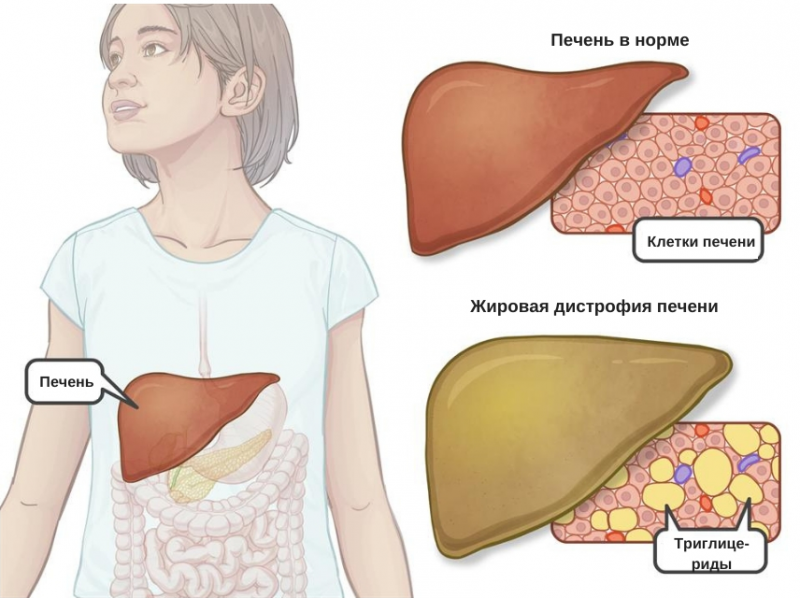
При ожирении избыток жира откладывается в печени
Жиры (в том xисле холестерин) печень отправляет на «строительство» клеточных мембран и миелиновых оболочек нервных клеток, без которых невозможно нормальное проведение нервного импульса. Из холестерина в печени синтезируются все без исключения стероидные гормоны — кортизол, помогающий адаптироваться к длительному стрессу, альдостерон, регулирующий количество воды в организме, женские половые гормоны эстрогены и гестагены, мужские половые гормоны. Излишек жиров печень «цепляет» к транспортным белкам и «отправляет» в жировые клетки.
В печени может происходить до 500 различных биохимических реакций одновременно3. Естественно, любой сбой в организме отражается, прежде всего, на печени. Избыточный вес и ожирение в последние годы приобрели масштабы глобальной эпидемии, поэтому далее мы будем говорить именно о них.
Печень и ожирение
Считается, что человек имеет лишний вес, если его ИМТ равен или превышает 254. Ожирение диагностируют, когда ИМТ больше или равен 30. По данным ВОЗ, в 2016 году 39% взрослого населения планеты имели лишний вес, 13% — страдали ожирением. В странах европейского региона избыточный вес имеют до 70% населения, ожирением страдают до 30%. Россия в этом отношении поддерживает европейский тренд: >60% населения имеет лишний вес, около 6% — ожирение5.
Небольшой избыток веса может быть безвреден: по статистике, минимальный риск смерти от любых причин у людей с ИМТ 22–266. Однако ожирение оказывает выраженное неблагоприятное влияние на весь организм и на печень, в частности.
Особенно неблагоприятно для печени так называемое висцеральное ожирение, при котором большая часть лишнего жира откладывается в области живота: вокруг органов брюшной полости, в малом и большом сальниках.
Жировая ткань — это не просто инертная масса, это полноценный эндокринный орган, который вырабатывает множество биологически активных веществ. Они влияют на чувство голода и насыщения, активность окисления жирных кислот, чувствительность клеток к инсулину, активность синтеза глюкозы, триглицеридов и холестерина7. Из-за особенностей кровообращения брюшной полости все вещества, синтезируемые клетками висцерального жира, попадают напрямую в печень и меняют там интенсивность метаболических процессов.
Сначала формируется инсулинорезистентность: печень перестает «слышать» сигналы инсулина и начинает активно синтезировать и выбрасывать в кровь глюкозу. На этом фоне снижается потребность в переработке желчных кислот для получения энергии — глюкозы не просто достаточно, ее слишком много. Увеличивается уровень свободных жирных кислот в крови (дислипидемия) и в клетках печени.
Часть из них откладывается в адипоцитах (жировых клетках), часть — в жировых вакуолях внутри гепатоцитов (клеток печени). Так формируется жировой гепатоз — первый этап жирового перерождения печени. У части пациентов патологический процесс может остановиться на этом этапе, но у многих он продолжает прогрессировать.
Избыточный жир в печени начинает окисляться. Образуются кетоновые тела, свободные радикалы, запускается каскад оксидативного стресса — повреждение мембран гепатоцитов активными формами кислорода. Кроме того, активируется синтез медиаторов воспаления — биологически активных веществ, поддерживающих воспалительный процесс.
Сформировавшееся под действием этих факторов вялотекущее воспаление приобретает хронический характер — развивается неалкогольная жировая болезнь печени. Постоянная гибель и регенерация гепатоцитов рано или поздно нарушает процессы восстановления органа, и клетки начинают замещаться соединительной тканью. Формируется фиброз печени, который впоследствии переходит в цирроз, со всеми характерными для этого тяжелейшего заболевания проявлениями.
Но и на этом процесс не останавливается. Гибель и усиленная регенерация гепатоцитов приводят к накоплению генетических дефектов клеток. Рано или поздно эти дефекты затрагивают систему, контролирующую активность деления и созревания гепатоцитов. А для рака печени (гепатоцеллюлярной карциномы) достаточно, чтобы всего лишь одна клетка потеряла способность реагировать на сигналы организма и естественным образом погибать, когда приходит время (этот процесс называют апоптозом).
Немного сухой статистики: распространенность неалкогольной жировой болезни печени в мире достигает 35%8. Среди пациентов с НАЖБП фиброз печени встречается у 20–37%, цирроз — у 9–10%9. Риск развития гепатоцеллюлярного рака достигает у них 7,6%10.
Как уменьшить влияние лишнего веса на печень
Эксперты считают, что для восстановления нормальной структуры печени достаточно снизить вес на 7–10% от исходного. При этом категорически не рекомендуются низкокалорийные диеты и чрезмерно быстрое похудение. Слишком активная потеря веса может ухудшить течение НАЖБП. Триглицериды (жиры), которые при похудении высвобождаются из жировых депо, перерабатывает печень. Если процесс идёт очень интенсивно, она не успевает это делать. Как следствие, жиры вновь откладываются в печени – причем в короткий срок в большом количестве.

Причины и симптомы неалкогольной жировой болезни печени
Скорость снижения веса не должна превышать 500–1000 граммов в неделю, калорийность рациона должна быть снижена не более, чем на 1000 ккал в сутки. Особенно полезна для восстановления нормальной структуры печени средиземноморская диета и лечебная диета Стол №5.
В качестве лекарственной поддержки печени рекомендованы препараты урсодезоксихолевой кислоты (УДХК). УДХК стабилизирует мембраны гепатоцитов, предотвращая их гибель, способствует выведению холестерина, уменьшает активность окислительного стресса, защищает печень от различных повреждающих факторов (алкоголь, другие лекарства), нейтрализует токсичные желчные кислоты.
Вместе с препаратами урсодезоксихолевой кислоты (урсосан) печени гораздо легче восстановиться. В ситуациях, когда необходима поддержка печени при лишнем весе, УДХК назначают длительными курсами (до 2 лет).
Источники:
1 Стародубова, А. (2014). Избыточная масса тела и ожирение как факторы риска неалкогольной жировой болезни печени. Архив внутренней медицины, 2014.
2 Тюрюмин Я.Л., Шантуров В.А., Тюрюмина Е.Э. Физиология обмена холестерина (обзор). Бюллетень ВСНЦ СЩ РАМН, 2012.
3 Шестопалов А.В. Биохимия печени. Москва, 2020.
4 Ожирение и избыточный вес. Информационный бюллетень ВОЗ.
5 Стародубова, А. (2014). Избыточная масса тела и ожирение как факторы риска неалкогольной жировой болезни печени. Архив внутренней медицины, 2014.
6 Самородская И.В. Новая парадигма ожирения. Проблемы эндокринологии, 2014.
7 Дедов И.И., Мельниченко Г.А., Бутрова С.А. Жировая ткань как эндокринный орган. Ожирение и метаболизм, 2006.
8 Волкова Н.И, Поркшеян М.И. Неалкогольная жировая болезнь печени: что мы знаем и что
предстоит узнать. Терапевтический архив, 2017.
9 Е.В. Голованова. Пищевые волокна в коррекции дислипидемии при неалкогольной жировой болезни печени : пособие для врачей. М. 2015.
10 Клинические рекомендации EASL–EASD–EASO по диагностике и лечению неалкогольной жировой болезни печени. Journal of Hepatology 2016.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник