Морбидное ожирение у детей
Содержание статьи
Морбидное ожирение: что это такое, причины у детей и взрослых женщин, степени, осложнения, диета и хирургическое лечение

Морбидное ожирение – это чрезмерное разрастание жировой ткани, которое может быть выявлено у взрослых и детей. Встречается всего в 2-4% случаев. Причинами его появления могут стать генетические особенности, травмы, заболевания, а также значительное потребление калорий при малоподвижном образе жизни.
Чтобы вернуть нормальную форму, может потребоваться продолжительное время и сильный стимул, ведь в ход пойдет все – диета, физические нагрузки, а в тяжелых случаях даже хирургическое вмешательство. Ведь морбидное ожирение – не только внешний недостаток, а и серьезная угроза здоровью всего организма.
Что такое морбидное ожирение
В медицине морбидным ожирением называют чрезмерно излишнюю массу тела, которая провоцирует нарушение функциональности всего организма. Этот диагноз ставится только в том случае, если вес человека превышает нормальный в два раза и более, что подтверждает ожирение 3 степени.
Морбидное ожирение можно определить у себя самостоятельно, для чего нужно просто рассчитать индекс массы тела (ИМТ) по формуле масса тела (кг)/рост (см). И если полученное число будет превышать 40, то это означает ожирение 3 степени, или морбидное.
Рекомендуем прочитать статью о хирургическом лечении ожирения. Из нее вы узнаете о показаниях и противопоказаниях к проведению операции, вариантах хирургического лечения, рисках для больного, восстановлении после операции.
А здесь подробнее о препаратах для лечения ожирения.
Причины появления морбидного ожирения
Чтобы успешно бороться с морбидным ожирением, нужно сначала выяснить причины этого состояния – избавившись от провоцирующих факторов, получится быстро решить основную проблему.
У детей
В детском возрасте ожирение может начаться по нескольким причинам:
Причина | Почему возникает |
Конституционные особенности и экзогенные факторы | Речь идет о неправильном питании, при котором в организм поступает гораздо больше калорий, чем ребенок их перерабатывает. К этой же группе причин относится и наследственный фактор. |
Генетические отклонения | Ожирение у ребенка возникает на фоне серьезных мутация хромосом, что приводит к рождению малыша неполноценным и в умственном, и в физическом развитии. В данном случае ожирение является самой малой проблемой здоровья. |
Различные заболевания и травмы | Проблемы с функциональностью щитовидной железы, ранние инсульты, онкологические новообразования, травмы головного мозга с повреждением центров голода и насыщения и другие заболевания приводят к развитию морбидного ожирения. На самом деле врачи считают эти провоцирующие факторы редко «срабатывающими». |
Чрезмерное превышение массы тела ребенка может произойти и на фоне длительного приема некоторых лекарственных препаратов – антидепрессантов, гормональных средств, глюкокортикоидов и других. Но такое ожирение прогнозируемое и часто находится под врачебным контролем, поэтому его удается своевременно остановить и «развернуть» в сторону нормализации веса.
У взрослых женщин и мужчин
Причина морбидного ожирения у взрослых женщин и мужчин, что называется, лежит на поверхности – неправильное, несбалансированное питание. То есть в организм поступает гораздо больше калорий, чем человек их расходует. Дополнительным провокатором выступает гормональный фон – у взрослых людей чаще всего уже имеются проблемы с синтезом гормонов, что и ускоряет процесс повышения массы тела.
Кроме неправильной пищевой привычки, провоцирующими факторами в отношении чрезмерного превышения нормального веса можно назвать:
- патологии надпочечников и яичников;
- инфекционные заболевания, которые негативно сказываются на полноценности и скорости обмена веществ;
- болезни гипофиза, серьезные травмы головного мозга;
- проблемы в функционировании щитовидной железы.
Заболевания гипофиза — одна из причин морбидного ожирения
Ожирение 3 степени (морбидное) и его признаки
Основным признаком ожирения 3 степени является избыточная масса тела, и не заметить ее просто невозможно, ведь присутствуют и выраженные симптомы:
- на боках, животе сформированы большие жировые складки («валики»);
- явная недоразвитость мышечных тканей;
- на ногах имеются «ушки», объемные «галифе».
Такое большое превышение нормального веса приводит к проблемам с работой практически всех органов и систем, что проявляется:
- избыточным выделением секрета потовыми железами, даже если человек находится в покое;
- нарушением дыхания, одышкой без каких-либо физических нагрузок или при незначительных;
- проблемами в работе кишечника – могут беспокоить запоры или поносы, тошнота вне зависимости от приемов пищи, изжога и повышенное газообразование, трудности с отхождением газов и кишечные колики;
- постоянными отеками верхних и нижних конечностей;
- сонливостью, общей слабостью;
- болями, дискомфортом в позвоночнике и суставах.
Достаточно сильно морбидное ожирение влияет и на психоэмоциональный фон – человек постоянно раздражается, испытывает чувство тревоги и страха, присутствует неуверенность в себе, стрессы/перемена настроения и плаксивость ощущаются практически ежедневно.
Возможные осложнения от морбидного ожирения
Рассматриваемое состояние не может не влиять на общее состояние здоровья, часто у людей возникают осложнения от морбидного ожирения:
- сахарный диабет и панкреатит (воспаление поджелудочной железы);
- гипертония и ишемическая болезнь сердца, стенокардия;
- заболевания опорно-двигательного аппарата – артрозы суставов, смещение дисков позвоночника;
- патологии печени – гепатоз (жировое перерождение клеток органа);
- нарушение функциональности яичников, женское бесплодие, нарушение менструального цикла.
Относительно недавно врачи в ходе исследований выяснили, что 3 степень ожирения может спровоцировать формирование и развитие злокачественных опухолей. Например, часто диагностируются рак прямой кишки, предстательной железы.
Врачи настаивают на том, что морбидное ожирение должно лечиться специфическими препаратами под контролем специалистов, параллельно больной должен придерживаться диеты и постоянно нагружать организм физически.
Лечение морбидного ожирения
Лечение ожирения 3 степени, каким и является морбидное, должно вестись комплексно:
- сначала врачи уточняют диагноз, хотя его можно поставить при визуальном обследовании пациента, но специалисту нужно знать образ жизни больного, рацион его питания, уровень физической активности;
- обязательно назначаются лабораторные исследования крови и мочи, дополнительно может проводиться рентгенография, электрокардиограмма, ультразвуковое исследование внутренних органов;
- только после получения всех данных врач будет назначать лечение, и оно обязательно должно вестись сразу по нескольким направлениям.
Диета
Питание при морбидном ожирении должно быть малокалорийным, в сутки таким пациентам достаточно 1600 Ккал. Рацион не должен включать в себя соль, сахар, мучные изделия, алкоголь. Примерное меню на один день может быть таким:
Прием пищи | Меню |
Утро | 1 кисло-сладкое яблоко + 150 г нежирного творога |
День | 150 мл супа на мясном бульоне с 50 г отварного мяса, 2 столовые ложки зеленого консервированного горошка, запеченное в духовке яблоко |
Вечер | 2 сырых моркови, натертых на мелкой терке, 200 мл отвара из плодов шиповника |
Поздний ужин | 200 мл нежирного кефира |
Если такой рацион переносится тяжело, и чувство голода сильно беспокоит, то можно увеличить количество приемов пищи. И в таком случае меню будет выглядеть следующим образом:
Прием пищи | Меню |
Первый завтрак | 1 куриное яйцо, пожаренное с каплей растительного масла + кофе без сахара и молока |
Второй завтрак | 200 г отварной цветной капусты |
Обед | Щи на мясном бульоне (200 мл), 1-2 яблока или апельсина |
Первый ужин | 150 г нежирного творога, отвар из плодов шиповника |
Второй ужин | 200 мл кефира |
Обязательно в ходе похудения нужно устраивать себе разгрузочные дни один раз в неделю. И они могут быть:
- молочными – каждые 2 часа нужно употреблять 250 мл молока или кефира с низким процентом жидкости;
- яблочными – в день разрешено употребление полутора килограммов яблок;
- овощными – в сутки съедается полтора килограмма какого-то одного овоща (капуста, морковь, помидоры);
- творожными – в день нужно съесть 500 г нежирного творога, пить отвар шиповника и черный кофе.
Если придерживаться такой диеты, проводить разгрузочные дни, то человек за месяц сможет избавиться от 5-8 кг лишнего веса. И для морбидного ожирения это отличный результат!
Питаться слишком однообразно нельзя, поэтому для составления диеты стоит обратиться к специалистам.
Физическая активность
Людям с морбидным ожирением категорически противопоказаны чрезмерные, усиленные физические нагрузки – это чревато травмами суставов и связок, растяжением мышечных волокон, повышением артериального давления. Что нужно знать о физической активности при 3 степени ожирения:
- Каждое утро следует выполнять элементарную утреннюю зарядку. Сначала это могут быть лишь наклоны туловищем вперед и в стороны, ходьба на месте, круговые движения руками и головой, медленные приседания с опорой о стену или стул, кровать.
- Привыкая к такой минимальной нагрузке, нужно будет ее увеличивать и дополнять зарядку подъемом нижних конечностей вперед и назад, глубокими наклонами вперед с касанием пальцами рук пола, упражнениями в положении лежа на полу – подъем ног, «велосипед», «ножницы».
Мнение эксперта
Юлия Михайлова
Эксперт по диетологии
Важно не переусердствовать и следить за общим состоянием здоровья – «шум/пульсация» в голове, темные круги перед глазами, чрезмерная одышка должны стать поводом для прекращения занятий и в последующем для снижения нагрузки.
- Бегать, прыгать категорически нельзя! Такие упражнения допускаются к выполнению только после похудения минимум на 10-15 кг. А до этого нужно научиться все время ходить – на работу и в магазин, за ребенком в детский сад и в парикмахерскую. Первые дни/недели ходьба может быть размеренной и неторопливой, но затем она должна становиться более активной. Ходить нужно ежедневно и не менее полутора часов.
Выполнение упражнений при ожирении - Приседать можно и нужно. В идеале, за сутки нужно выполнить 300 глубоких приседаний с вытянутыми вперед руками, прямой спиной. Это количество распределяется на одинаковые «порции» и выполняется в течение всего дня. Людям с морбидным ожирением сначала будет очень тяжело, в таком случае можно сократить количество повторов (вплоть до 10 за один подход каждые 2 часа) и использовать в качестве опоры стул, стол или стены.
Неплохой эффект дает плавание, езда на велосипеде и танцы. Такие физические нагрузки не перегружают сердечную систему, опорно-двигательный аппарат, но позволяют сжигать много калорий.
Смотрите на видео об упражнениях при ожирении:
Препараты
Если морбидное ожирение победить только усилием воли и сдержанностью в еде не удается, то пациенту могут быть назначены специфические лекарственные препараты – Акарбоза, Орлистат, Ксеникал или Сибутрамин. Они способны купировать чувство голода, снижать аппетит, тормозить скорость всасывания жиров.
Но все перечисленные препараты должны назначаться только врачом, и терапия ими проводится под контролем специалистов. Дело в том, что перечисленные медикаменты отличаются высокой токсичностью, способны привести к развитию тяжелых побочных эффектов и последствий, вплоть до психических расстройств и галлюцинаций.
Можно воспользоваться фитопрепаратами – шрот расторопши, например, помогает не только снизить аппетит, но и очистить кишечник, нормализовать его работу.
Но и в этом случае нужна будет предварительная консультация врачей, так как превышение веса тела на 30 и более кг требует внимательного отношения к выбору препаратов и проведению курса их приема.
Хирургическое лечение
Бариатрическая хирургия – это основной метод лечения морбидного ожирения. Врачи по состоянию больного и конкретного ИМТ выбирать вид хирургического вмешательства:
- Наложение бандажа на желудок. На орган накладывается специальное силиконовое кольцо, которое регулируется и позволяет разделить желудок на две части. Верхняя всегда делается меньше, тогда человек сможет ощутить чувство сытости при употреблении минимального количества пищи.
Операция проводится лапароскопическим методом, эффективность ее составляет 60%. Но есть и недостатки такого метода лечения 3 степени ожирения – уменьшается удовольствие от еды, кольцо может врастать в стенки желудка или смещаться вверх, блокируя поступление пищи.
- Частичная гастроэктомия (резекция желудка). Оперативным путем врачи из объемного органа делают узкую трубку. Человек может есть абсолютно все, даже достаточно калорийную пищу, но в строго ограниченном количестве.
Операция эта полноценная полостная, после которой следует длительный реабилитационный период. Опасность состоит в том, что даже при незначительном переедании может произойти расхождение швов, разрыв желудка, а это чаще всего приводит к летальному исходу.
- Разделение желудка. Орган делится на две части, нижняя (большая размером) зашивается, но остается функциональной – через нее направляют желчь и секрет поджелудочной железы непосредственно в тонкую кишку, куда сразу же попадает и употребленная пища.
Операция достаточно сложная, требует длительного восстановления. Недостаток такого метода лечения морбидного ожирения – отсутствие всасываемости питательных веществ, вследствие чего пациент вынужден всю жизнь принимать поливитаминные комплексы. Если же этого не делать, то обязательно развивается алопеция (облысение), остеопороз (хрупкость костей) и малокровие.
Хирургическое лечение не проводится в детском, подростковом и пожилом возрасте, потому что любая операция – это риск, а его врачи стараются максимально снизить.
Рекомендуем прочитать статью об упражнениях при ожирении. Из нее вы узнаете о пользе упражнений при абдоминальном ожирении, противопоказаниях к ЛФК, разрешенном комплексе упражнений для тучных людей.
А здесь подробнее о степенях ожирения.
Ожирение 3 степени (морбидное) возможно лечить терапевтическими методами, хирурги подключаются к решению проблемы только в том случае, если масса тела выше от нормы на 45 и больше килограммов. Но даже диета и занятия спортом у таких пациентов должны протекать под контролем специалистов – слишком часто неправильное проведение терапии приводит к развитию серьезных осложнений.
Полезное видео
Смотрите на видео о лечении ожирения:
Источник
причины, симптомы и лечение в статье флеболога Хитарьян А. Г.
Над статьей доктора
Хитарьян А. Г.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 13 февраля 2018Обновлено 17 октября 2019
Определение болезни. Причины заболевания
Ожирение является одной из величайших проблем общественного здравоохранения в XXI веке. Оно является причиной более 5% всех смертей в год во всем мире. Его глобальный экономический ущерб составляет примерно 2 триллиона долларов в год, что соответствует 2,8% мирового внутреннего валового продукта (ВВП). В настоящее время более 2,1 миллиарда человек, что составляет примерно 30% мирового населения, страдают избыточным весом или ожирением. [1]Более тревожным является тот факт, что если распространение ожирения будет продолжаться по текущей траектории, то почти половина взрослого населения мира к 2030 году будет иметь избыточный вес или ожирение.
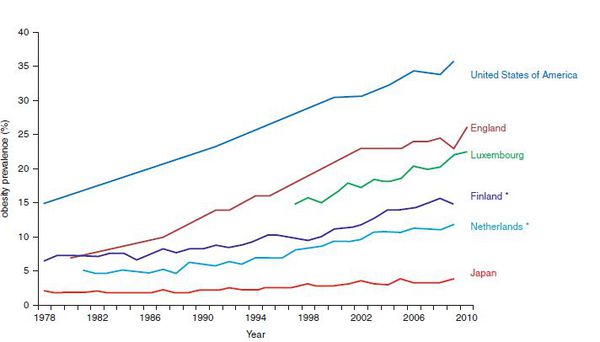
Ожирение определяется как избыток жира в организме (увеличение размера и/или количества жировых клеток) относительно массы тела.[2] Клинически, ожирение определяется на основе индекса массы тела (ИМТ). ИМТ от 25 до 29,9 кг/м2 называется избыточным весом, ИМТ 30 кг/м2 или более классифицируется как ожирение (см. таблицу).[3] Тяжелое, или ожирение III степени, определяется как ИМТ 40 кг/м2 или более с/или без значимой сопутствующей патологии. Этот термин также используется для лиц с ИМТ от 30 до 39,9 кг/м2, которые имеют значимые сопутствующие заболевания.[4] ИМТ, равное или превышающее 50 кг/м2, называется суперожирением.[5]
На основании ИМТ ожирение делится на 3 степени, а риск сопутствующих заболеваний увеличивается от I до III степени.
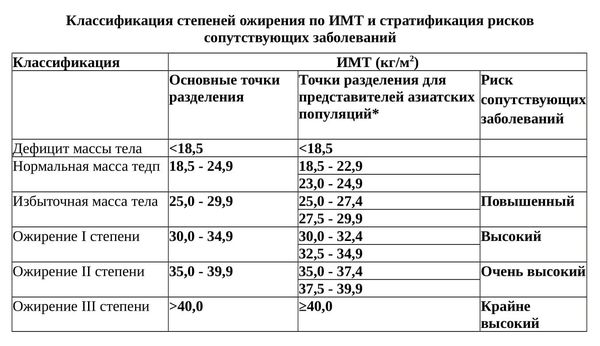
*Классификация для представителей азиатских популяций остается такой же, как и международная классификация, но с позиции мероприятий общественного здравоохранения точками разделения для осуществления оперативных вмешательств являются 23, 27,5, 32,5 и 37,5.[6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы морбидного ожирения
Наиболее частыми ассоциированными с ожирением заболеваниями являются:
- сахарный диабет 2 типа;
- гипертоническая болезнь;
- синдром ночного апноэ;
- острое нарушение мозгового кровообращения;
- дислипидемия;
- рак щитовидной железы;
- неалкогольный жировой гепатоз и др.
По данным всемирной организации здравоохранения (ВОЗ), избыточный вес увеличивает риск развития некоторых неинфекционных заболеваний: диабета, рака, болезней опорно-двигательной и сердечно-сосудистой систем.[7] В большинстве европейских стран в 80% случаев сахарного диабета 2 типа, 35% ишемической болезни сердца и 55% гипертонической болезни среди взрослого населения так или иначе связаны с ожирением. Помимо указанных, лечение и других связанных с ожирением заболеваний (остеоартроз, синдром ночного апноэ, бесплодие, депрессия, желчнокаменная болезнь и др.) требует существенных финансовых затрат.[8]
Патогенез морбидного ожирения
Если получаемая от еды и питья энергия превышает затрачиваемую организмом путем обмена веществ и физической активности, избыток хранится в виде жира; если дисбаланс сохраняется в течение долгого времени, то в конечном итоге это может привести к ожирению. Сложное взаимодействие генетических и экологических факторов определяет возраст начала и тяжесть ожирения. Знание регуляции энергетического баланса имеет огромное значение для понимания патогенеза ожирения.
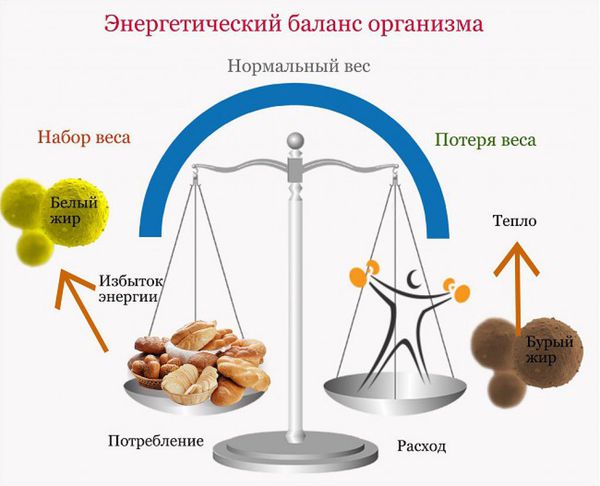
У людей существует жесткая регуляция энергетического баланса; однако имеющаяся тенденция набирать вес в течение всей взрослой жизни, порядка 1 кг в год, подтверждает тот факт, что механизмы баланса энергетического обмена развивались в первую очередь для защиты от потери веса. Потребление пищи и затраты энергии находятся под контролем центральной нервной системы. Существуют афферентные сигналы, возникающие из желудочно-кишечного тракта, печени и жировой ткани, которые регулируют потребление энергии, а также эфферентные нейрогуморальные сигналы, влияющие на пищеварение и метаболизм пищи. Центральная нервная система (ЦНС) регулирует энергетический обмен, определяя метаболический статус от различных нейрогуморальных сигналов и тем самым контролируя потребление энергии. Однако вид, запах, осязание и память о продуктах, а также социальная ситуация также влияют на эти системы. В ЦНС имеется по меньшей мере 50 различных нейротрансмиттеров, реагирующих на циркулирующие в крови питательные и нейрогуморальные сигналы. Они определяют чувство голода и сытости, а также влияют на скорость обмена веществ. В общем, сигналы, которые увеличивают потребление пищи, имеют тенденцию к снижению скорости метаболизма и наоборот.
Голод развивается частично в ответ на снижение концентрации определённых питательных веществ, таких как глюкоза, жирные кислоты и аминокислоты, а также изменения циркулирующих концентраций гормонов. Грелин, выделяемый преимущественно желудком между приемами пищи, стимулирует пищевое поведение. Грелин был идентифицирован в желудке крысы как фактор, стимулирующий секрецию гормона роста (ГР).[2] После еды концентрация питательных веществ и определённых гормонов насыщения, таких как холецистокинин, глюкагоноподобный пептид-1 (ГПП-1), панкреатический полипептид (ПП), оксинтомодулин и пептид YY, увеличивается, в то время как голодные сигналы от блуждающего нерва уменьшаются, что приводит к отключению чувства голода и стимулированию чувства насыщения. Эти нейроэндокринные сигналы из кишечника образуют часть цепи кишечник-мозг, которая играет ведущую роль в регуляции аппетита.
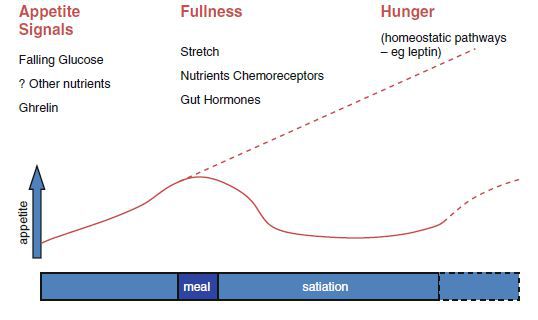
Следующим гормоном, играющим важную роль в регуляции энергетического обмена, является лептин. Лептин был обнаружен у мышей с унаследованным синдромом тяжелого ожирения; эти мыши имели дефект в гене, кодирующем лептин, поэтому не были способны синтезировать гормон в жировой ткани.[13] Лептин активно переносится в ЦНС, где он связывается с рецептором OB-Rb, преимущественно в дугообразном ядре гипоталамуса.[14] Когда масса жировой ткани уменьшается и концентрация лептина снижается, увеличивается секреция нейропептида Y (пептид с 36 аминокислотами, который в высоких концентрациях находится в гипоталамусе).[15] Это приводит к стимуляции приёма пищи и снижению термогенеза. Хотя в ответ на избыток энергии организм отключает некоторые сигналы голода и увеличивает термогенез, обратные механизмы относительно слабы.
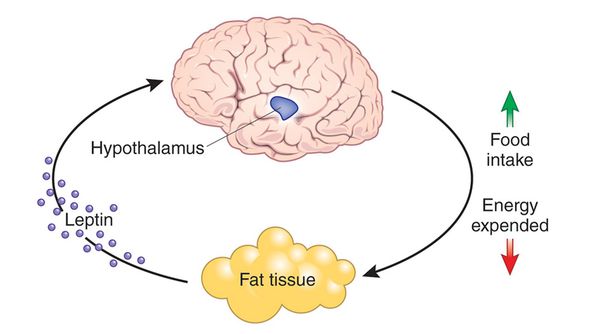
Инсулин и глюкокортикоиды могут также действовать как модулирующие факторы в энергетическом обмене. Применение глюкокортикоидов стимулирует аппетит, в то время как их недостаток снижает аппетит и вызывает потерю веса. Было установлено, что инсулин снижает аппетит при инъекции непосредственно в ЦНС у подопытных животных, но является анаболическим в периферических тканях, что приводит к увеличению веса. Глюкагоноподобный пептид-1 (ГПП-1) является одним из инкретиновых гормонов, секретируемых кишечником в ответ на прием пищи. Доказано, что применение различных аналогов ГПП-1 для лечения сахарного диабета 2 типа достоверно приводит к значительной потере веса у этих пациентов.
Существуют мощные механизмы гомеостаза энергии, которые способствуют увеличению веса тела; в то время как эволюционных механизмов снижения потребления пищи или сжигания лишних калорий в виде тепла практически нет.
Классификация и стадии развития морбидного ожирения
Первичное (экзогенно-конституциональное ожирение, алиментарно-конституциональное):
- по женскому типу, или гиноидное (ягодично-бедренное, нижний тип);
- по мужскому типу, или андроидное (абдоминальное, висцеральное, верхний тип).
Вторичное (симптоматическое) ожирение:
- с установленным генетическим нарушением (в том числе в составе известных генетических синдромов с полиорганным поражением);
- церебральное (адипозогенитальная дистрофия, синдром Пехкранца–Бабинского–Фрелиха):
а) опухоли головного мозга;
б) инфекционные заболевания, диссеминация системных поражений;
в) на фоне психических заболеваний;
- эндокринное:
- ятрогенное (обусловленное приемом ряда лекарственных средств).
Осложнения морбидного ожирения
Продолжительность жизни людей, страдающих ожирением, укорачивается на 5-20 лет в зависимости от пола, возраста и национальности.[9]
Диагностика морбидного ожирения
Как уже говорилось ранее в нашей статье, основным методом диагностики ожирения является определение индекса массы тела. Наряду с определением ИМТ существует множество не менее интересных и заслуживающих внимания способов диагностики ожирения.
Окружность талии (ОТ) и соотношение талии и бедер (Т/Б) являются простыми и наиболее часто используемыми индикаторами распределения жира. ОТ является показателем массы висцерального жира и риска заболеваний у лиц с ИМТ менее 35 кг/м2. Если ИМТ составляет 35 кг/м2 и более, ОТ незначительно добавляет к абсолютной мере риска осложнений, определяемого ИМТ. Таким образом, ОТ и соотношение Т/Б обычно не измеряются у пациентов с ИМТ более 35 кг/м2. Увеличение окружности талии более 102 см у мужчин и более 88 см у женщин коррелируют с факторами риска сердечно-сосудистых заболеваний, гипергликемии и гиперлипидемии.[16] Таким образом, благодаря своей большей простоте определение ОТ было признано полезным критерием для оценки ожирения.
Калиперометрия представляет собой измерение толщины кожно-жировой складки на определённых участках тела с помощью специальных устройств — калиперов. Измерение толщины кожно-жировой складки является недорогим и простым в использовании методом. Однако результаты, зависящие от умений и техники врача, а также от правильно выбранного и измеренного участка, являются субъективными. Кроме того, этот метод имеет присущие недостатки, поскольку он основан на двух предположениях; одно из них заключается в том, что толщина подкожного жира отражает постоянную долю общего жира в организме, а второе заключается в том, что участок, выбранный для измерения, представляет собой среднюю толщину измеряемого жира. Для большей точности результатов калипер должен быть точно калиброван, а рабочие поверхности должны иметь определенное постоянное давление на кожно-жировую складку.
Биоэлектрический импедансный анализ измеряет импеданс (сопротивление) потока электрического тока через жидкости организма. Сопротивление низкое в тощей массе, где содержится внутри- и внеклеточная жидкость и электролиты, и высокое в жировой ткани. Следовательно, импеданс пропорционален объему воды тела. Биоимпедансометрия — хорошая альтернатива для измерения процентного содержания жира в организме, когда жировая ткань находится в пределах нормальных отложений. Тем не менее, биоимпедансометрия имеет тенденцию переоценивать процент жировой ткани у худых людей и недооценивать процент жира у пациентов с ожирением.[17]
Сканирование с использованием двухэнергетической рентгеновской абсорбциометрии (DEXA) является полезным и точным методом оценки состава тела. В настоящее время DEXA-сканирование занимает приблизительно 5-20 минут.[18] Его способность исследовать состав тела во всем организме и отдельных сегментах тела также полезна для определения распределения жира и региональной минеральной плотности костей.
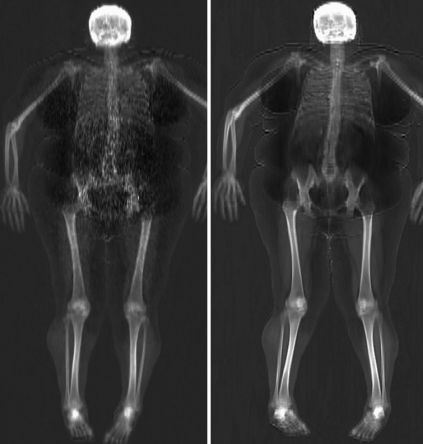
Лечение морбидного ожирения
Оптимальным считается постепенное снижение массы тела (не более чем 0,5–1 кг в неделю), направленное в большей степени на компенсацию сопутствующих метаболических и гормональных нарушений, чем на улучшение антропометрических показателей. Клинически значимым считают снижение массы тела более 10% от исходной. Целевые уровни показателей метаболизма:
- уровень глюкозы в плазме натощак — не более 5,5 ммоль/л;
- АД — не более 140/90 мм рт.ст.;
- ХС ЛПВП — более 1,03 ммоль/л у мужчин и более 1,29 ммоль/л у женщин;
- общий ХС — не более 5,2 ммоль/л;
- триглицериды — не более 1,7 ммоль/л.
Весь период лечения делится на два этапа: снижения (3–6 мес.) и стабилизации (6–12 мес.) массы тела.
Немедикаментозное лечение
Включает диетотерапию, физические нагрузки и психотерапию. Рекомендуемая ВОЗ система питания предполагает снижение общей калорийности и ограничение потребления жира до 25–30% общей калорийности рациона.
Физиологическая суточная потребность энергии (в ккал) для женщин/мужчин:
• 18–30 лет:
(0,0621 × массу тела, кг + 2,0357) × 240/(0,0630 × массу тела, кг + 2,8957) × 240;
• 31–60 лет:
(0,0342 × массу тела, кг + 3,5377) × 240/(0,0484 × массу тела, кг + 3,6534) × 240;
• старше 60 лет:
(0,0377 × массу тела, кг + 2,7545) × 240/(0,0491 × массу тела, кг + 2,4587) × 240.
При низком уровне физической активности полученный результат умножают на коэффициент 1,1; умеренном — на 1,3; высоком — на 1,5.
Для снижения избыточной массы тела полученное значение рекомендуется уменьшить на 20%. В случае исходного потребления больным более 3000 ккал в сутки проводится постепенное снижение калорийности суточного рациона на 300–500 ккал в неделю до достижения рассчитанной индивидуальной нормы суточного потребления калорий. Не рекомендуется сокращение калорийности суточного рациона у женщин менее 1200 ккал, а у мужчин — менее 1500 ккал в сутки.
Упрощенная методика расчета энергоемкости суточного рациона: 22 ккал на 1 кг массы тела. Рекомендуется частое (4-5 раз) дробное питание — 3 основных и 1-2 дополнительных приема пищи. Последний прием пищи необходимо осуществлять за 4 часа до отхода ко сну, при этом калорийность ужина не должна превышать 20% общей суточной нормы калорий. Необходимо сбалансировать питание по содержанию белков (15%), жиров (25–30%) и углеводов (55–60%).
Обязательной составляющей лечения ожирения является увеличение физической нагрузки. Предусмотрено включение аэробных физических упражнений (быстрая ходьба, легкий бег) как для снижения массы тела, так и для его дальнейшего поддержания. Всем больным рекомендуется выполнять упражнения не менее 40 минут в день, 5 раз в неделю, пульс во время нагрузки должен быть 100–120 ударов в минуту, при появлении одышки темп упражнения необходимо замедлить.
Медикаментозное лечение
Показано при неэффективности немедикаментозных методов лечения, либо снижении массы тела менее чем на 5% в течение трех месяцев лечения. Лекарственные средства, снижающие массу тела, не назначают беременным и в период лактации, детям и больным старше 65 лет. Наиболее распространенными препаратами являются сибутрамин и орлистат.
Орлистат назначают по 1 капсуле 3 раз в день, с основными приемами пищи. Длительность приема — более 3 мес. Доказана безопасность применения в течение 4 лет.
Сибутрамин (запрещен в США и ряде Европейских стран) принимают по 1 капсуле в первой половине дня. Длительность приема — не менее трех месяцев. Безопасность применения доказана в течение 2 лет.[19]
Однако, несмотря на проведенное лечение, консервативная терапия, включающая немедикаментозные и медикаментозные методы лечения, не может гарантировать долгосрочного снижения массы тела. В среднем только 10% больных с ожирением достигают целевых уровней показателей метаболизма и могут сохранить полученный результат более 24 мес. Существует четкая корреляционная связь между степенью ожирения и возможностью достичь целевого уровня метаболических показателей. Так, при ожирении 1 степени, 32,5% населения могут достичь и сохранить целевые уровни обмена веществ в течение 24 мес., при ИМТ более 50 кг/м2 этот показатель без применения хирургических методик равен 0,5-0,7%.
Хирургическое лечение
Хирургическое лечение ожирения является единственной мерой, доказавшей свою эффективность в снижении избыточной массы тела у больных морбидным ожирением на длительный промежуток времени (более 15 лет). Такое снижение массы тела хорошо сочетается с прекрасным положительным эффектом в лечении различного рода метаболических нарушений и в частности сахарного диабета 2 типа.
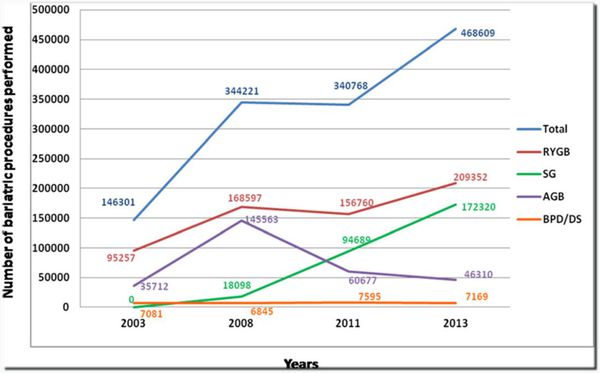
В последнее десятилетие количество выполняемых бариатрических операций увеличилось в разы. Это в первую очередь связано с увеличением числа больных, страдающих ожирением, с другой стороны, хирургические методы лечения ожирения нашли свое признание среди врачей нехирургического профиля. Бариатрическая/метаболическая хирургия с недавних пор входит в национальные клинические рекомендации по лечению сахарного диабета 2 типа. Хирургические методы лечения эффективны, позволяют добиться программированной потери избыточной массы тела и стойкой ремиссии сопутствующих коморбидных заболеваний.
Наиболее популярными методами в бариатрической/метаболической хирургии являются:
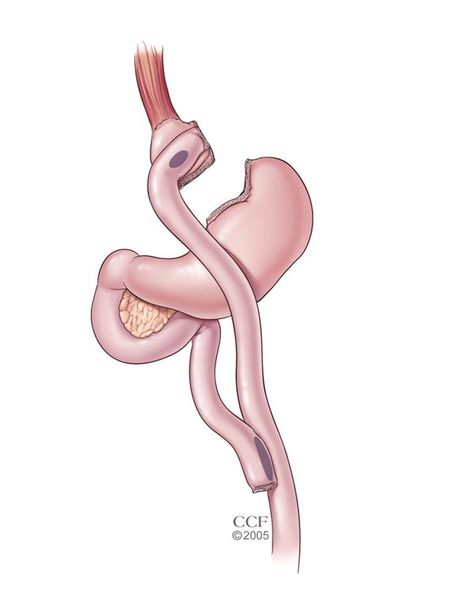
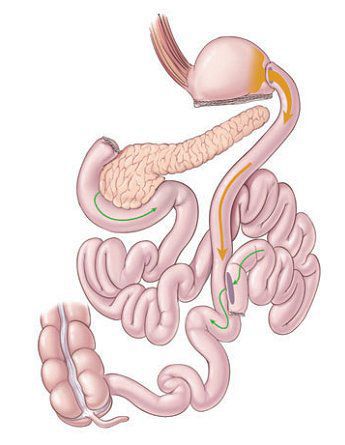
- лапароскопическое гастрошунтирование по Ру
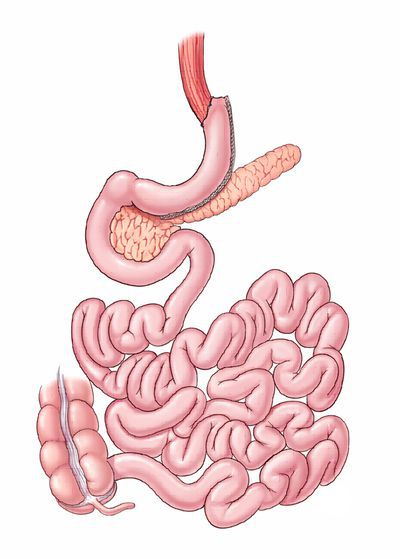
- продольная резекция желудка
- бандажирование желудка
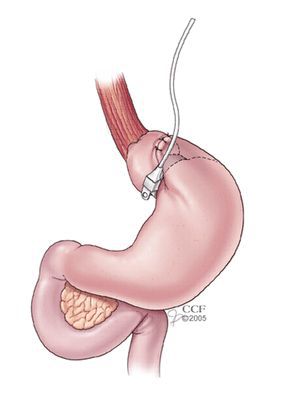
- билиопанкреатическое шунтирование
Показания к выполнению бариатрических операций:
- Бариатрическая/метаболическая хирургия является обоснованным методом лечения пациентов с ожирением III класса (ИМТ ≥40 кг/м2) независимо от качества контроля сопутствующих патологий, а также у тех пациентов с ожирением II класса (ИМТ 35,0-39,9 кг/м2), у которых не удается добиться адекватного контроля гликемии за счет коррекции образа жизни и применения опти?